您现在的位置: 百济新特药房网首页 >> 精神科 >> 抑郁症 >> 抑郁症常规用药
产后抑郁症综述
- 来源: 百济药房药讯 作者:蔡国华 浏览: 发布时间:2009-10-9 9:40:00
【摘要】典型的产后抑郁症常于产后6周内发病,临床特征与其它时间抑郁发作无甚区别,对产妇本人、婴儿、家庭、社会均有不良影响。病因是多因素的,人格特征是其发生的基础;在产褥期中,内分泌改变是其发生的生物学基础;心理退化现象是其发生的心理学基础;负性生活事件增加是产后抑郁症发生的促发因素。目前诊断多依据各种症状自评量表。对其应早期筛查、早期诊断、早期心理疏导和治疗,则大多数患者可在3~5个月恢复,对于中、重度者给予药物治疗。
产后抑郁症是指发生于产褥期的抑郁,是介于产后精神病与产后忧郁之间的一种精神疾患。典型的产后抑郁症常于产后6周内发病,也有约8%~15%的患者在产后2~3个月内发病,临床特征与其它时间抑郁发作无甚区别,对产妇
本人、婴儿,家庭、社会均有不利影响。1968年由Pitt首次提出。80年代后,产后抑郁症受到国际上的普遍重视,为此进行了大量的研究工作。因诊断标准不一,发病率的报道也有较大差异。据国外研究报道,产后抑郁症的发病率低至3.5%,高达33%。其病因未明,危险因素涉及生理、心理及社会因素。一般认为产后抑郁症的预后较好,大多数产后抑郁症患者可在3~5个月恢复,约三分之二的患者可在1年内康复,如再次妊娠则有20%~30%的复发率。
1 临床表现
一般在产后2周发病,至产后4~6周逐渐明显。表现为抑郁、易疲劳、恐怖、主动性降低、创造性思维受损、性欲减退,严重者不能照料婴儿,甚至有伤婴者。
2 病因
产后抑郁症病因比较复杂,一般认为是多方面的。随着现代医学模式的转变,对产后抑郁症的研究也由单纯的生物学观点转向综合考虑生物、心理和社会诸因素的影响。越来越多的研究表明,社会心理因素对产后抑郁症的影响不可忽视。人格特征是其发生的基础;在孕期及产褥期中,内分泌改变是其发生的生物学基础;心理退化现象是其发生的心理学基础;负性生活事件增加是产后抑郁症发生的促发因素。
2.1 人格特征是产后抑郁症的基础 有研究报道,产后抑郁症患者有情绪不稳定、对外界反应敏感和性格内倾等人格方面的缺陷。
2.2 内分泌改变是产后抑郁的生物学基础 在产褥期整个过程中,机体内环境发生很大的改变,尤其是内分泌改变是产后抑郁症发生的生物学基础。妊娠后期体内雌激素、黄体酮显著增高,皮质类固醇、甲状腺素也有不同程度增加。分娩后这些激素突然撤退,黄体酮和雌性激素水平下降,致脑内和内分泌组织的儿茶酚胺减少,从而影响高级脑活动。此外产妇经过妊娠、分娩,机体疲惫,精神紧张,神经系统机能状态不佳,进一步促进内分泌机能状态的不稳定,导致产后抑郁症的发生。有研究报道与甲状腺功能不良也有关。
2.3 心理退化现象是产后抑郁症的心理学基础 孕育、分娩是一个复杂事件,心理分析家认为所有妇女在孕期及产后均会出现心理“退化”现象(即在行为上变得更具有孩子气),而此改变可引起心理冲突。不良的社会心理因素可诱发其发生,加速其发展。如产妇不良的处世表现、情绪控制差、分娩前的心理准备不足、分娩知识掌握不够、缺少家庭的支持、婴儿的性别和健康状况、缺乏照顾孩子的经验、住房困难、夫妻关系不和睦、家庭的经济状况、分娩时医务人员态度等等,是产后抑郁症的促发因素。
2.4 躯体因素 国内曾有报道,有产时并发症、经产钳及剖宫产分娩的产妇,产后抑郁症的发生率有增高的倾向。也有研究报道,妊娠合并症、并发症,产时及产后情况等未发现与产后抑郁症有明显关联,说明社会心理因素的作用对产后抑郁症的影响更为重要。
2.5 既往因素 既往精神病史,特别是抑郁症病史是发生产后抑郁症的危险因素。
2.6 遗传因素 这是精神障碍的潜在因素。
2.7 年龄因素 大年龄或小年龄的孕妇易发生。
3 危害性
3.1 影响婴儿发育 许多学者对患产后抑郁症母亲的1~2岁婴儿研究发现,早期产后抑郁症与婴儿不良认知及情感障碍有关,当抑郁症较为严重并且持续时间较长时,对婴儿发育影响的危险性就更大。
3.2 产后抑郁症可影响母乳喂养 产后泌乳时间迟,泌乳量少,新生儿生理性体重下降幅度大,持续时间长,恢复慢,产后4个月纯母乳喂养率低。
3.3 影响内分泌 产妇焦虑或抑郁可导致体内去甲肾上腺素分泌减少及其它内分泌激素的改变,使宫缩减弱,是助产率增加和产后出血增加的一个可能因素。
4 诊断标准
目前尚无特异性的实验室指标和统一的诊断标准,多依据各种症状自评量表,表格由患者自行填写,以相应的评分结果来判定。
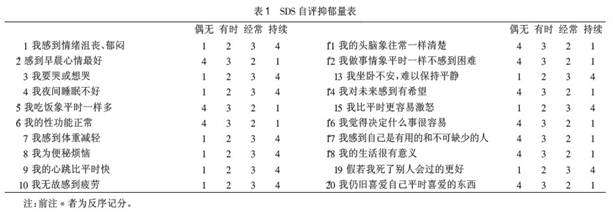
4.1 SDS(表1) 采用William.W.K.Zung等编制的抑郁自评量表(SDS)对产褥期妇女抑郁症状进行评定。统计其总分,以总分<41分为正常,≥41分为有明显抑郁症状。
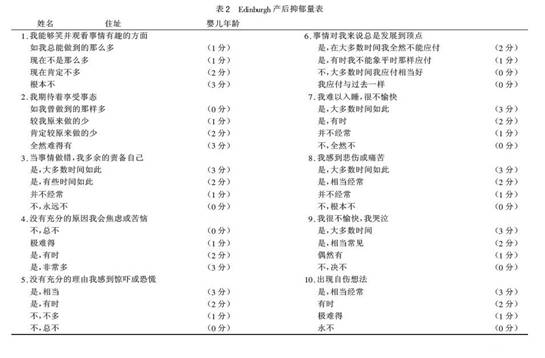
4.2 SDS(表1) Edinburgh产后抑郁评分表(EPDS)目前已用于临床筛查,其具有心理测验的特性,大量研究表明其特异性为92.5%,敏感性为88%,这种问卷易于实施,简明易
懂,很容易被产后妇女接受。EPDS总分≤12分为阴性,>13分为阳性,即可确诊为产后抑郁症。
将每题的记分相加为总分,总分在12~13者可能患有不同程度的抑郁性疾病。此量表不能用于检出患有焦虑性神经症、恐怖症或人格障碍的母亲。
(CoxJL,HoldenJM,Sagovsky R,1987)
4.3 当前比较明确的标准是1994年美国精神病学会在《精神疾病的诊断与统计手册》一书中制定的“产褥期抑郁症的诊断标准”,其内容如下:在产后2周内出现下列症状中的5条或5条以上,但至少有一条为情绪抑郁或缺乏兴趣或愉悦。情绪抑郁;对全部或大多数活动明显地缺乏兴趣或愉悦;体重显著下降或增加;失眠或睡眠过度;精神运动性兴奋或阻滞;疲乏或乏力;遇事皆感毫无意义或自罪感;思维力减退或注意力涣散;反复出现死亡的想法。
5 预防和治疗
5.1 做到早期筛查、早期诊断、早期心理疏导及治疗 对于可疑或有孕期抑郁情绪者、不良个性特征者、有围生期抑郁史再次怀孕者等,应做好孕期的心理咨询和护理,及时排除心理障碍和不良情绪,并作为预防发生产后抑郁症的重点护理对象。
5.2 加强孕期的健康检查和宣教 凡身体状况不佳者应给予及时诊治和护理,待健康状况良好时再受孕。对有妊娠合并症和并发症者,积极给予治疗,消除不良刺激。
5.3 对孕妇本身进行有关妊娠及分娩知识的宣教 让孕产妇充分认识到妊娠和分娩是一个自然的生理过程,让其全面了解分娩全过程及产后一般情况的应对,消除其恐怖紧张情绪。
5.4 对其丈夫及家属也应进行有关知识的宣教 使他们对产后抑郁症有所认识,从而给产妇更多的理解、关心和帮助,并逐步在社会中形成“生男生女都一样”的思想,为产妇创造一个良好的社会、家庭环境,充分发挥社会支持系统的作用,预防产后抑郁症的效果会更明显。
5.5 医务人员对产妇关心及宣教医务人员在与产妇的接触中,应格外注意自己的言行,用友善、亲切、温和的语言,表达出更多的关心,产后做好母乳喂养宣教,使其掌握母乳喂养技巧,学会新生儿的护理,使孕产妇具有良好的身心适应状态,安全渡过分娩、产褥期、降低产后抑郁症的发生率。
5.6 出院保健 产妇住院期间,由医务人员与社区保健组织取得联系,出院后由社区保健组织进行有效的宣教、指导、情感支持和心理疏导。
5.7 针对不同病因,采取相应的措施,解决其具体问题。
5.8 对有自杀倾向者,加强监护,做好防范措施。
5.9 对产后抑郁症患者的心理治疗非常重要 对轻症患者由随访者提供咨询技术,对症状改善不明显或中、重度的患者及时联合运用抗抑郁药物及对症治疗,能取得明显的疗效。
TAG:抑郁症 产后
相关药品

便民帮助- 常见问题 | 服务指南 | 药学服务 | 顾客意见 | 顾客投诉 | 专科服务 | 寻医问药 | 药师窗口
专科分类服务- 肿瘤科 | 肝病科 | 神经科 | 精神科 | 皮肤性病科 | 眼 科 | 风湿免疫科 | 心血管科 | 糖尿病科 | 其他科用药
药品导购服务- 肿瘤科药品 | 精神科药品 | 肝病科药品 | 眼科药品 |皮肤性病科药品 | 神经科药品 | 风湿免疫科药品
药房资质- 企业法人营业执照 | 药品经营许可证 | 药品经营质量管理规范认证 | 食品卫生许可证 | 互联网药品信息服务资格证







